Archive de la catégorie 'Divers'
08
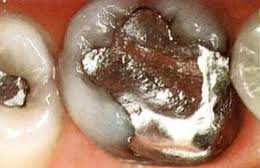 De plus en plus de voix s’élèvent contre les plombages dentaires contenant du mercure. Si les dangers de la substance sont reconnus par de nombreux spécialistes, les citoyens européens, eux, ne veulent pas en rester là et le font savoir à la consultation populaire lancée en octobre 2014 par la Commission européenne. Le résultat est sans appel : 85% se déclarent en faveur de la suppression des amalgames dentaires.
De plus en plus de voix s’élèvent contre les plombages dentaires contenant du mercure. Si les dangers de la substance sont reconnus par de nombreux spécialistes, les citoyens européens, eux, ne veulent pas en rester là et le font savoir à la consultation populaire lancée en octobre 2014 par la Commission européenne. Le résultat est sans appel : 85% se déclarent en faveur de la suppression des amalgames dentaires.
Santé, Mercure, Dentiste
C’est la première source d’exposition et d’imprégnation des Européens au mercure : l’amalgame dentaire – plus communément appelé le plombage- représente un quart de la production de mercure en Europe. Des chiffres qui font froid dans le dos. Et la Commission européenne l’a bien compris, après avoir adopté en octobre 2013 la Convention de Minamata sur le mercure. Celle-ci représentait un pas de géant dans l’avancement pour la lutte contre les plombages. Il s’agit en effet de la première règlementation internationale sur une substance spécifique, ce qui confirme l’extrême préoccupation actuelle vis-à-vis du mercure.
Les résultats de la consultation populaire lancée par la Commission Européenne en octobre dernier abondent dans ce sens: pas moins de 85% des citoyens se sont exprimés pour la suppression des amalgames dentaires.
Une des dix substances les plus préoccupantes au monde, selon l’OMS
Et pour Geoffrey Begon, membre de l’Alliance pour une dentisterie sans mercure, les arguments en défaveur des plombages sont légion: « D’abord parce que le mercure est extrêmement toxique, mais aussi parce qu’il est néfaste pour toutes les doses administrées. Même une petite quantité de mercure présente dans le corps est donc dangereuse pour l’organisme », explique-t-il sur La Première.
Une fois que le mercure est présent dans la dent, il est « bio persistant ». Autrement dit: le produit aura des conséquences éternelles. « Ce n’est d’ailleurs pas par hasard que l’OMS senioressaywriter.com (Organisation Mondiale de la Santé, ndlr) l’ait classé parmi les 10 substances les plus préoccupantes au monde », précise Geoffrey Begon. Avant d’enchaîner: « Le mercure attaque tout dans le corps : les reins, le fœtus dans le cas des femmes enceintes,…On s’y oppose donc logiquement ».
La résine blanche tarde à s’imposer définitivement
L’alternative au plombage, ce sont les petites résines blanches, que l’on appelle aussi « composites ». Mais la variante a du plomb dans l’aile. Si ses mérites sont notoires, le composite tarde encore à s’imposer dans certains pays européens: « C’est très variable d’un pays à l’autre. La France, par exemple, reste très mauvais élève, puisque les plombages y sont encore utilisés abondamment. A contrario, la Suède a banni les amalgames au mercure depuis 2009 », révèle Geoffrey Begon. En Belgique, comme dans la majorité des pays d’Europe, l’utilisation du plombage a fortement diminué, sans pour autant que le gouvernement en interdise l’usage.
L’argument majeur évoqué par les opposants à la résine blanche est sa longévité, jugée insuffisante: « En réalité, cela dépend beaucoup de la façon dont sont posés ces composites », rétorque Geoffrey Begon. Et de préciser: « Des dentistes bien formés arrivent à poser des composites qui durent aussi longtemps que les amalgames. »
A cet élément sur la durabilité, les partisans du plombage ajoutent un problème d’érosion dans le chef des résines blanches. « Il peut en effet y avoir un problème d’érosion « , atteste Geoffrey Begon. « Mais ce n’est pas spécialement une mauvaise chose », précise-t-il. « Le plombage, lui, ne s’érode pas, mais il peut s’étendre pour finir par casser la dent. Des caries peuvent même renaître sous la matière. »
Si plus rien ne semble justifier l’usage des amalgames dentaires, les institutions doivent encore se prononcer clairement sur la question. Reste à savoir si les résultats de la consultation populaire entreront en ligne de compte.
27
La peur du dentiste : Une étude sur la phobie des patients
Ecrit parDr Biodentiste, classé dans Divers. Pas de commentaire.
5 à 10% de la population souffre de stomatophobie, un ensemble de peurs alliant l’idée de la seringue, l’odeur du cabinet dentaire, le mauvais gout des produits dentaires, le bruit de la turbine, la crainte de vomir, etc…Cela entraine un «enfer émotionnel», on préfère s’automédiquer, voire supporter les douleurs dentaires terribles, que de se faire soigner.
Car bien rares sont les personnes qui aiment aller chez le dentiste. Sans doute parce que la majorité d’entre elles y ont vécu au moins une expérience déplaisante (en général autour de 60% des gens). Certains développent même une réelle phobie du dentiste, ce qui les conduit à le fréquenter moins souvent. D’où l’intérêt de mieux comprendre les caractéristiques des peurs liées au dentiste, et leur origine. Les psychologues canadiennes Andrée Liddell et Verena Gosse ont interrogé plus de 500 étudiants sur leurs premières expériences chez le dentiste, afin de savoir l’âge qu’ils avaient alors, le degré de désagrément, et pour l’expérience la plus désagréable, son déroulement. Il existe quatre grands types de mauvaises expériences: 72% des personnes ont peur des techniques de soin, 14% des blessures, 9% de leurs propres réactions émotionnelles, et seulement 5% du personnel de soin. Il est d’ailleurs intéressant de noter que le désagrément dû au dentiste est le moins fréquent, mais le plus intense.
Ces psychologues ont également examiné l’origine des réelles phobies du dentiste. Bien que les cas de réelle phobie soient peu fréquents (15,7%), il semble que ceux-ci soient fortement liés à une première expérience traumatisante. De plus, être une femme, et avoir un tempérament anxieux, favorise le risque d’avoir peur du dentiste. Les psychologues apprennent donc aux dentistes qu’ils doivent être particulièrement attentifs avec les jeunes enfants qui viennent pour la première fois chez eux, afin de ne pas instaurer de futurs comportements de fuite. Et qu’ils doivent détecter les patients les plus anxieux afin de les rassurer. Le dentiste va-t-il devenir psychologue?
La revue dentaire suisse romande N° 3 MARS 2009
01
Un dentifrice BIO pour soigner les parodontites
Ecrit parDr Biodentiste, classé dans Divers. Pas de commentaire.
 Ce dentifrice à la propolis et à l’extrait d’échinacée aide nos dents à rester saines. Le carbonate de calcium et l’acide silicique luttent efficacement contre la plaque dentaire. Un brossage régulier des dents aide à supprimer la plaque dentaire, principale responsable de l’apparition des carries, des parodontoses et du tartre. Les vertus du sel de mer et de différents minéraux associés aux extraits d’arnica, de myrrhe et d’achillée millefeuille présents dans ce dentifrice sont garantes du bon équilibre de la flore bactérienne de votre bouche. Son pH permet de neutraliser les acides qui endommagent les dents et risquent d’attaquer l’émail qui les protègent.
Ce dentifrice à la propolis et à l’extrait d’échinacée aide nos dents à rester saines. Le carbonate de calcium et l’acide silicique luttent efficacement contre la plaque dentaire. Un brossage régulier des dents aide à supprimer la plaque dentaire, principale responsable de l’apparition des carries, des parodontoses et du tartre. Les vertus du sel de mer et de différents minéraux associés aux extraits d’arnica, de myrrhe et d’achillée millefeuille présents dans ce dentifrice sont garantes du bon équilibre de la flore bactérienne de votre bouche. Son pH permet de neutraliser les acides qui endommagent les dents et risquent d’attaquer l’émail qui les protègent.
Ce dentifrice aide efficacement à lutter contre le tartre et à l’éloigner en douceur. De part ses qualités antiseptiques et anti bactériennes de la Propolis et de l’Echinacéa, il vous garanti une excellente hygiène buccale. Son Ph, neutralise les acides buccaux nocifs aux dents et aux gencives. Ainsi il aide efficacement à lutter contre les carries et contre la parodontose.
13
Maladie des gencives et maladies générales
Ecrit parDr Biodentiste, classé dans Divers, SANTE DENTAIRE / GENERALE. Pas de commentaire.
80% des adultes entre 35 et 44 ans souffrent de maladies parodontales d’après l’enquête réalisée par l’ADF sous l’égide de l’OMS. Beaucoup estiment à tort cette situation inéluctable et se résignent à porter vers 60 ans un dentier, comme leurs parents. Mais cela ne s’arrête pas là. Le « déchaussement » des dents n’est pas la seule conséquence des maladies parodontales. Des études récentes dont une revue a été faite par Jean Noel Vergnes, Delphine Maret et Michel Sixou dans le journal Dentoscope du 21 Octobre 2008 ont montré l’implication de la maladie parodontale dans plusieurs pathologies générales.
Accouchements prématurés
Une multitude d’études ont montré une association entre la parodontite et le risque d’accouchement prématuré [1]. En revanche, le seul essai clinique d’envergure dans cette thématique ne semble pas indiquer qu’un traitement parodontal puisse diminuer le risque d’accoucher prématurément, toute cause de prématurité confondue [2]. De multiples mécanismes physiopathologiques pouvant être impliqués dans la survenue d’accouchement prématuré, les recherches actuelles s’orientent vers le rôle de la parodontite sur certains de ces mécanismes. Certaines causes d’accouchements
prématurés pourraient être liées à moncasino-fr.com l’inflammation chronique du tissu parodontal.
Maladies cardio-vasculaires
De nombreuses études épidémiologiques ont montré une association entre la parodontite et la survenue d’événements cardio-vasculaires [3]. Seul un essai clinique randomisé pourrait évaluer la causalité d’une telle association. Mais pour des raisons méthodologiques et logistiques, il est extrêmement difficile de mettre en place un essai clinique évaluant la diminution d’événements cardio-vasculaires chez des patients dont la parodontite a été traitée. Aujourd’hui, on ne peut pas affirmer que le traitement parodontal réduit le risque d’événement cardio-vasculaire. En revanche, on peut déclarer qu’un individu souffrant de parodontite est plus à même de développer dans le futur un événement cardio-vasculaire
Polyarthrite rhumatoïde
La parodontite et l’atteinte articulaire de la polyarthrite rhumatoïde partagent certaines similitudes histo-pathologiques. Un essai clinique randomisé pilote évoque une diminution significative de la sévérité de la polyarthrite rhumatoïde chez les sujets dont la parodontite a été traitée [4]. Toutefois, les modalités précises de prise en charge de la parodontite chez les patients souffrant de polyarthrite rhumatoïde restent encore totalement à définir à ce jour.
Pneumonie
Des études récentes ont montré une association entre la parodontite et la survenue de pneumonie ou de pathologie pulmonaire obs-tructive chronique. Cette association concerne essentiellement les sujets hospitalisés et à haut risque (patients âgés hospitalisés en soin intensif). Il semble que l’amélioration de la santé bucco-dentaire chez ces sujets diminue le risque d’apparition ou la sévérité de la progression des pathologies pulmonaires [5, 6].
Toute pathologie systémique potentiellement entretenue ou aggravée par un foyer d’infection chronique peut être liée à la parodontite. En effet, toute infection chronique est une source de médiateurs de l’inflammation, de produits de dégradation bactériens, voire de bactéries à l’état vivant. Ces éléments peuvent être relargués dans la circulation systémique et causer des désordres à distance.
Des hypothèses récentes évoquent l’effet à distance de la parodontite sur des pathologies multi-factorielles telles que l’ostéoporose [7], l’obésité [8] ou encore la maladie d’Alzheimer [9].
Les premières études d’observation montrent en effet une tendance à de telles associations, mais des études prospectives sont nécessaires afin de mieux comprendre la nature de ces liens. Il est fort probable que toutes ces relations à distance s’effectuent au travers de mécanismes physiopatholo-giques semblables.
Ainsi, la recherche fondamentale est actuellement un complément indispensable à la recherche épidémiologique.
Ajoutons que le traitement parodontal pourrait améliorer significativement la qualité de vie des patients qui en bénéficient [10]. Cette dernière affirmation confirme encore un peu plus que les enjeux de la décontamination parodontale dépassent la seule sphère buccale…
1 Vergnes J-N, Sixou M. Preterm low birth weight and maternal periodontal status: A meta-analysis. Am J Obstet Gynecol 2007;196:135.e1-135.e7.
1 DA, Matseoane S, Tschida PA (2006) OPT Study. Treatment of periodontal disease and the risk of preterm birth. N Engl J. Med 355 ( 8): 885– 894
1 The prevalence and incidence of coronary heart disease is significantly increased in periodontitis: A meta-analysis Export
by: A. A. Bahekar, S. Singh, S. Saha, J. Molnar, R. Arora
American Heart Journal, Vol. 154, No. 5. (2007), pp. 830-837.
4 Control of periodontal infection reduces the severity of active rheumatoid arthritis. Al-Katma MK, Bissada NF, Bordeaux JM, Sue J, Askari AD
5 Infect Control Hosp Epidemiol. 2008 Feb;29(2):131-6.
Infect Control Hosp Epidemiol. 2009 Jan;30(1):101-2; author reply 102-3.
Randomized controlled trial and meta-analysis of oral decontamination with 2% chlorhexidine solution for the prevention of ventilator-associated pneumonia.
6 Azarpazhooh A. Leake JL, « Systematic review of the association between respiratory diseases and oral health » ; J. PeriodontoL. 2006 Sep ; 77(9) : U65-82
7/ Gomes-Filho IS. Passos Jde S, Cruz SS, Vianna Ml, Cerqueira Ede M, Oliveira DC, dos Santos CA, Coelho JM, Sampaio FP. Freitas CO de Oliveira NF, « The association between postmenopausal osteoporosis and periodonta disease » ; J. Periodontol., 2007 Sep ; 7819) : 1731-40
8/ D’Aiuto F, Sabbah W, Netuveli G, Donos N, Hingorani AD, Deanfield J, Tsakos G, « Association of the metabolic synd with severe periodontitis in a large US. population-based survey », J. Clin. Endocrw Metab. 2008 Aug 5. [Epub ahead of :
9/ Kamer AR, Craig RG, Dasanayake Ap, Brys M, Glodzik-Sobanska L, de Léon MJ. « Inflammation and Alzheimer’s disease possible rôle of periodontal diseases ». Alzheimers Dément. 2008 Jul ; iUl : 2A2-50 Epub 2007 Dec 21
10/Inflammation and Alzheimer’s disease: Possible role of periodontal diseases
Angela R. Kamera, Ronald G. Craigab, Ananda P. Dasanayakec, Miroslaw Brysd, Lidia Glodzik-Sobanskad, Mony J. de Leonde
18
Douleurs musculaires et migraines traitées avec le NTI-tss
Ecrit parDr Biodentiste, classé dans Divers. Pas de commentaire.
Comment traiter les douleurs musculaires des muscles masticateurs ? Ces symptômes trouvent leur origine dans une hyperactivité chronique des muscles masticateurs (généralement amplifiée durant le sommeil car incontrôlable).
On rencontre généralement ces contractures réflexes dans les cas :
– de « BRUXISME »
– de TRAUMATISMES OCCLUSAUX
– dans les SERRAGE para-fonctionnel des DENTS,
– dans le cas de certains types de céphalées chroniques et de douleurs migraineuses
Le NTI-tss peut être utilisé pour le traitement et la prévention de certains types de DYSFONCTIONNEMENTS CRANIO-MANDIBULAIRES (DCM) liés aux para-fonctions musculaires et peut s’accompagner d’un geste thérapeutique de rééquilibration occlusale au niveau de l’ensemble des arcades dentaires et d’une réhabilitation prothétique de l’arcade » défectueuse ».
Le NTI-tss peut être également utilisé pour la protection temporaire d’une zone implantaire ou d’une restauration prothétique.
Le système NTI se présente sous la forme d’un petit dispositif acrylique personnalisé pour chaque patient et inséré sur les incisives supérieures. Il comporte un élément de désocclusion, qui de par sa forme particulière, permet d’obtenir un point de contact unique au niveau incisif.
Ce dispositif permet de réduire sensiblement cette hyperactivité musculaire en exploitant le réflexe inhibiteur du nerf trijumeau (angl.: NTI).
Ce réflexe intervient, quand des capteurs nociceptifs enregistrent une pression excessive sur les incisives. Ils déclenchent alors une inhibition de la contraction des muscles élévateurs de la mandibule.
Essentiellement, le NTI-tss sert à :
-créer une DESOCCLUSION entre les deux mâchoires, par exemple pour éviter l’usure dentaire chez le patient qui « grince » la DECONTRACTION des muscles masticateurs en réduisant sensiblement la capacité même du patient de serrer fortement ses dents.
Le NTI-tss est donc parfaitement adapté au traitement SYMPTOMATIQUE de l’hyperactivité para-fonctionnelle des muscles masticateurs ainsi que pour la DECONTRACTION temporaire en vue d’une prise de l’occlusion et d’un traitement de fond prévu par la suite.
Les derniers résultats de l’équipe de la clinique pour la prothèse et les myo-arthopathies de l’Université de Bâle démontrent que l’utilisation du NTI-tss améliore les problèmes de bruxisme et de douleur des muscles masticateurs
L’équipe qui entoure les Professeurs Carlo Paolo Marinello et Jens Christoph Türp (clinique pour la prothèse et les myo-arthropathies de l’université de Bâle en Suisse) vient de présenter les résultats de sa récente revue systématique à propos du NTI-tss.
Devant un parterre de spécialistes des dysfonctions cranio-mandibulaires, lors du congrès annuel de la Société Scientifique du Diagnostic et de la Thérapie Fonctionnelle (DGFDT) en Allemagne, réuni les 30 novembre et 1er décembre 2007 à Bad Homburg près de Francfort, le Dr Henrike Stapelmann a présenté ses conclusions suivantes : les données disponibles (dans la littérature scientifique au niveau mondial) suggèrent qu’avec le NTI-tss on obtient une amélioration pour les problèmes de bruxisme et de douleur des muscles masticateurs, similaire à l’utilisation d’une gouttière occlusale (Jokstad 2005).
Les données des cinq études cliniques randomisées et contrôlées prises en compte, ainsi que plus de 60 autres publications sur le NTI-tss, suggèrent que la multitude de rapports positifs publiés partout dans le monde par des omnipraticiens sont confirmés, et que les réserves émises par certains auteurs ne sont pas suffisamment documentées. L’étude détaillée est en attente de publication.
Questionné par l’assistance au sujet du risque de l’avalement, voire de l’aspiration du dispositif, le Dr Stapelmann précise que selon sa propre expérience clinique et en respectant les consignes du fabricant par rapport à la mise en bouche, le NTI-tss est suffisamment rétentif et ne présente pas de risque démesuré.
De même, elle confirme que le seul port nocturne du système avec rétablissement quotidien de la fonction évite tout risque d’égression molaire. Elle assure de même que les prétendus « mouvements des dents » le matin au réveil (dont se plaignent parfois les porteurs de tout type de gouttières, y compris du NTI-tss) ne sont en réalité que les effets de la relaxation musculaire et d’une modification de position de la mandibule. Dans la presque totalité de ces cas, le patient retrouve « sa » position de confort dans les minutes qui suivent, et le repositionnement (associé à la diminution, voire la disparition des symptômes) peut en lui même être un indicateur de l’efficacité du traitement.
En tout cas, comme pour tout traitement, le contrôle régulier du dispositif et de sa rétention est fortement conseillé et fait, par ailleurs, partie intégrale des consignes données par le fabricant.
Dirk Unkelbach, gérant de la société e-motion, distributeur du NTI-tss en Europe, s’est félicité de cette nouvelle approbation scientifique pour le NTI-tss : « Nous sommes évidemment heureux d’entendre les spécialistes suisses et allemands se prononcer de manière aussi favorable sur le sujet et avaliser le travail scientifique accompli par des chercheurs du monde entier. Il a fallu du temps avant qu’il ne soit pris en considération en France ! »
Selon M. Unkelbach, il reste néanmoins important de se rappeler que « le NTI-tss n’est pas la solution miracle’ à tous les maux ». Comme d’autres traitements, il exige un diagnostic rigoureux des signes et symptômes et ne peut résoudre que des problèmes pour lesquels il est destiné : c’est-à-dire toute situation où le praticien recherche la désocclusion et/ou la décontraction des muscles masticateurs du patient.
Dans la revue « Le Chirurgien dentiste de France du 9 Octobre 2008 le Dr Lazaro répond à une interview au sujet du NTI-SS dans le traitement des pathologies occlusales et dysfonctionnement de l’apareil manducateur…
Quels sont les effets du NTI-tss sur les douleurs d’ATM ?
Quand je vois un patient arriver avec des douleurs au niveau de l’ATM, ma priorité est avant tout de supprimer la souffrance. Je commence donc par lui poser un NTI-tss. Cela déspasme rapidement les masséters et les ptérygoïdiens et le patient se sent mieux. Ensuite, si je détecte un problème au niveau de la mastication, un problème d’ATM, c’est qu’il y a un problème d’occlusion et qu’un traitement de fond sera sans doute nécessaire. Mais je commence toujours par traiter la douleur.
Est-ce qu’en parodontologie le NTI-tss peut rendre service ?
Le NTI-tss est efficace partout où vous voulez supprimer la surcharge occlusale. Je vois tous les jours au cabinet des patients dont les problèmes paro sont aggravés par le stress et les tensions musculaires…
Et chez les patients qui souffrent de céphalées chroniques ?
Les douleurs neuropathiques, c’est-à-dire provenant de lésions de branches nerveuses au niveau du ganglion trigéminal, prennent notamment la forme de céphalées chroniques. Elles peuvent être traitées à leur début en réduisant l’activité para-fonctionnelle des muscles masticateurs. C’est pour ça que le NTI-tss a de si bons résultats chez les patients migraineux aussi.
C’est presque « trop beau » ?
Le NTI-tss n’a rien d’un remède miracle. C’est tout simplement un moyen rapide à mettre en œuvre pour permettre une décharge occlusale. A chacun de voir ensuite si un traitement spécialisé doit être mis en œuvre…